Navikularna nepravilnost srastanja javlja se u približno 5-15% svih akutnih prijeloma navikularne kosti, s navikularnom nekrozom koja se javlja u približno 3%. Faktori rizika za navikularnu nepravilnost srastanja uključuju propuštenu ili odgođenu dijagnozu, proksimalnu blizinu linije prijeloma, pomak veći od 1 mm i prijelom s karpalnom nestabilnošću. Ako se ne liječi, navikularna osteohondralna nesrastanja često su povezana s traumatskim artritisom, poznatim i kao navikularna osteohondralna nesrastanja s kolabirajućim osteoartritisom.
Koštano presađivanje sa ili bez vaskulariziranog režnja može se koristiti za liječenje navikularne osteohondralne nesrastanja. Međutim, kod pacijenata s osteonekrozom proksimalnog pola navikularne kosti, rezultati koštanog presađivanja bez vaskularnog vrha su nezadovoljavajući, a stopa zarastanja kosti je samo 40%-67%. Nasuprot tome, stopa zarastanja koštanih presađivanja s vaskulariziranim režnjevima može biti i do 88%-91%. Glavni vaskularizirani koštani režnjevi u kliničkoj praksi uključuju distalni radijalni režanj s vrhom od 1,2-ICSRA, koštani presađeni implantat + implantat vaskularnog snopa, palmarni radijalni režanj, slobodni ilijačni koštani režanj s vaskulariziranim vrhom i medijalni femoralni kondilarni koštani režanj (MFC VBG), itd. Rezultati koštanog presađivanja s vaskulariziranim vrhom su zadovoljavajući. Pokazalo se da je slobodni MFC VBG učinkovit u liječenju navikularnih prijeloma s metakarpalnim kolapsom, a MFC VBG koristi artikularnu granu silazne arterije koljena kao glavnu trofičku granu. U poređenju s drugim režnjevima, MFC VBG pruža dovoljnu strukturnu podršku za vraćanje normalnog oblika navikularne kosti, posebno kod osteohondroze navikularne frakture s deformitetom zakrivljenih leđa (Slika 1). U liječenju navikularne osteohondralne osteonekroze s progresivnim kolapsom karpalnog sistema, zabilježeno je da distalni radius režanj s vrhom od 1,2-ICSRA ima stopu zarastanja kosti od samo 40%, dok MFC VBG ima stopu zarastanja kosti od 100%.
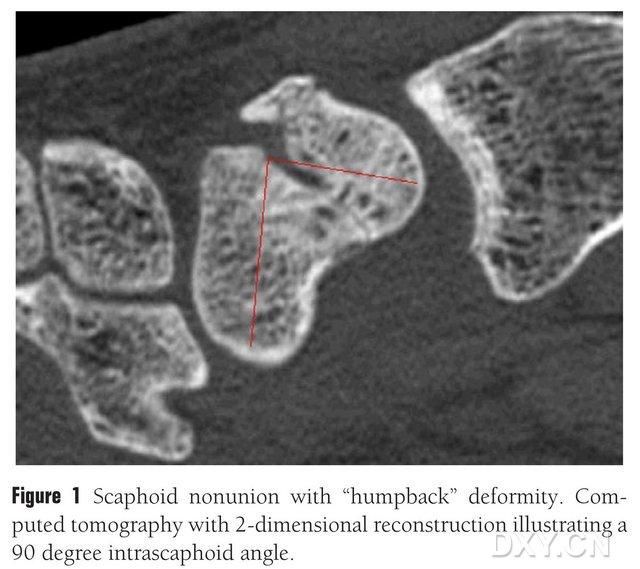
Slika 1. Fraktura navikularne kosti s deformitetom "savijenih leđa", CT prikazuje blok frakture između navikularnih kostiju pod uglom od približno 90°.
Preoperativna priprema
Nakon fizičkog pregleda zahvaćenog ručnog zgloba, moraju se provesti slikovne studije kako bi se procijenio stepen kolapsa ručnog zgloba. Obični rendgenski snimci su korisni za potvrdu lokacije preloma, stepena pomjeranja i prisustva resorpcije ili skleroze slomljenog kraja. Stražnje prednje slike se koriste za procjenu kolapsa ručnog zgloba, dorzalne nestabilnosti ručnog zgloba (DISI) korištenjem modificiranog odnosa visine ručnog zgloba (visina/širina) od ≤1,52 ili radijalnog lunatnog ugla većeg od 15°. MRI ili CT mogu pomoći u dijagnosticiranju nepravilnog poravnanja navikularne kosti ili osteonekroze. Lateralni rendgenski snimci ili kosi sagitalni CT navikularne kosti s navikularnim uglom >45° ukazuju na skraćenje navikularne kosti, što je poznato kao "deformitet savijenih leđa". Nizak signal MRI T1, T2 ukazuje na nekrozu navikularne kosti, ali MRI nema očigledan značaj u određivanju zarastanja preloma.
Indikacije i kontraindikacije:
Nesrastanje navikularne osteohondralne kosti s deformitetom savijenih leđa i DISI; MRI pokazuje ishemičnu nekrozu navikularne kosti, intraoperativno labavljenje podveza i opažanje da je slomljeni kraj navikularne kosti i dalje bijela sklerotična kost; neuspjeh početnog presađivanja klinaste kosti ili interne fiksacije vijcima zahtijeva veliko VGB strukturno presađivanje kosti (>1 cm3). preoperativni ili intraoperativni nalazi osteoartritisa radijalnog karpalnog zgloba; ako je došlo do značajnog lošeg srastanja navikularne kosti s kolabirajućim osteoartritisom, tada može biti potrebna denervacija ručnog zgloba, navikularna osteotomija, kvadrangularna fuzija, proksimalna karpalna osteotomija, totalna karpalna fuzija itd.; loše srastanje navikularne kosti, proksimalna nekroza, ali s normalnom morfologijom navikularne kosti (npr. nepomaknuta navikularna fraktura sa slabom opskrbom krvlju proksimalnog pola); skraćenje lošeg srastanja navikularne kosti bez osteonekroze. (1,2-ICSRA se može koristiti kao zamjena za distalni radius režanj).
Primijenjena anatomija
MFC VBG se opskrbljuje brojnim malim interosealnim trofoblastnim krvnim sudovima (prosjek 30, 20-50), s najobilnijom opskrbom krvlju posteriorno inferiorno od medijalnog femoralnog kondila (prosjek 6,4), a zatim anteriorno superiorno (prosjek 4,9) (Slika 2). Ove trofoblastne krvne sudove uglavnom opskrbljuje silazna genikularna arterija (DGA) i/ili gornja medijalna genikularna arterija (SMGA), koja je grana površinske femoralne arterije koja također daje grane artikularnih, mišićno-kutanih i/ili safenoznih živaca. DGA je poticala od površinske femoralne arterije proksimalno od medijalne eminence medijalnog maleolusa, ili na udaljenosti od 13,7 cm proksimalno od artikularne površine (10,5-17,5 cm), a stabilnost grananja bila je 89% u kadaveričnim uzorcima (Slika 3). DGA počinje od površinske femoralne arterije na 13,7 cm (10,5 cm-17,5 cm) proksimalno od medijalne maleolusne fisure ili proksimalno od artikularne površine, pri čemu uzorak s kadavera pokazuje 100% stabilnost grananja i promjer od približno 0,78 mm. Stoga je prihvatljiva ili DGA ili SMGA, iako je prva pogodnija za tibije zbog dužine i promjera krvnog suda.
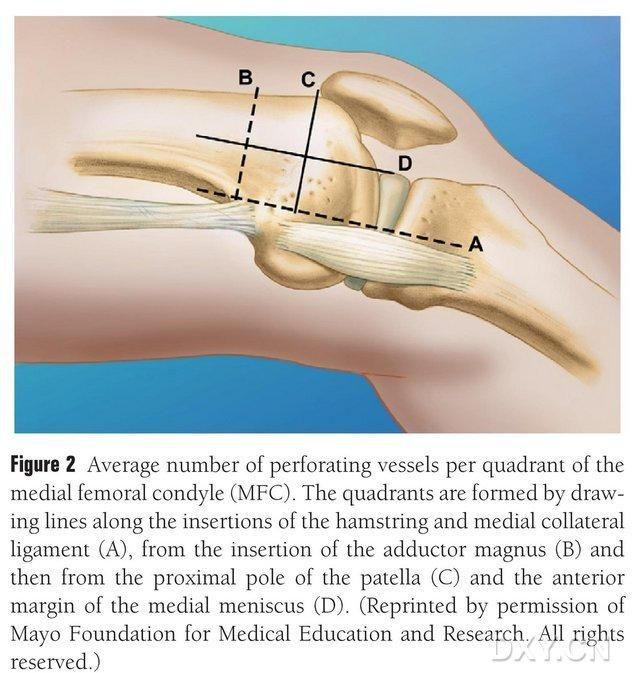
Sl. 2. Četverokvadrantna distribucija trofoblastnih krvnih sudova MFC-a duž horizontalne linije između semitendinosusa i medijalnog kolateralnog ligamenta A, linije velikog trohantera B, linije gornjeg pola patele C, linije prednjeg meniskusa D.
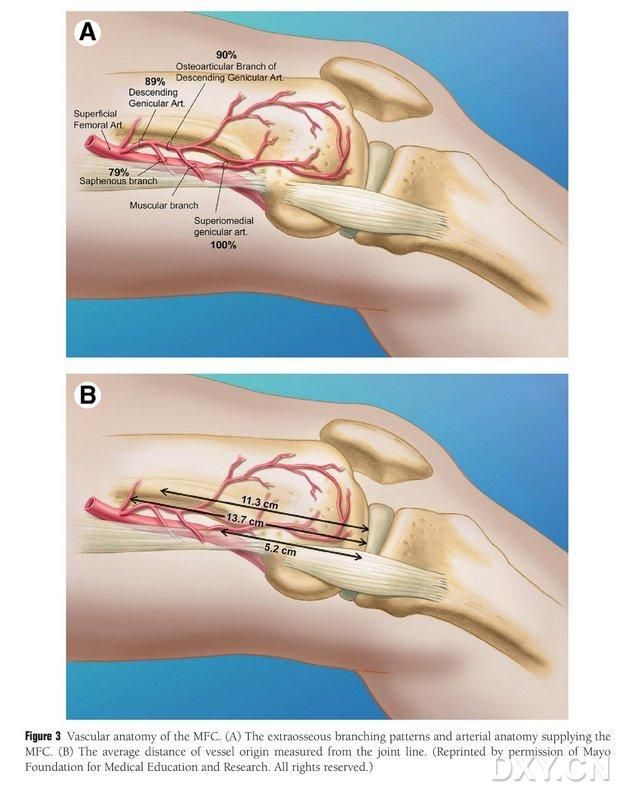
Slika 3. Vaskularna anatomija MFC-a: (A) Ekstrakoštane grane i trofoblastna vaskularna anatomija MFC-a, (B) Udaljenost vaskularnih početaka od zglobne linije
Hirurški pristup
Pacijent se postavlja pod općom anestezijom u ležeći položaj, sa zahvaćenim ekstremitetom postavljenim na stol za operaciju šake. Općenito, donorski koštani režanj se uzima s ipsilateralnog medijalnog femoralnog kondila, tako da se pacijent nakon operacije može kretati uz pomoć štaka. Kontralateralno koljeno se također može odabrati ako postoji anamneza prethodne traume ili operacije na istoj strani koljena. Koljeno se flektira, kuk se rotira prema van, a podvezi se postavljaju na gornje i donje ekstremitete. Hirurški pristup bio je prošireni Russeov pristup, s rezom koji počinje 8 cm proksimalno od transverzalnog karpalnog tunela i proteže se distalno od radijalnog ruba tetive radijalnog fleksora karpi radialisa, a zatim se savija na transverzalnom karpalnom tunelu prema bazi palca, završavajući u nivou velikog trohantera. Tetivna ovojnica tetive radijalnog longissimusa se zareže i tetiva se povuče ulnarno, a navikularna kost se otkrije oštrom disekcijom duž ligamenata radijalnog lunata i radijalne navikularne glave, uz pažljivo odvajanje perifernih mekih tkiva navikularne kosti kako bi se omogućilo daljnje otkrivanje navikularne kosti (Slika 4). Potvrdite područje nezarastanja, kvalitet zglobne hrskavice i stepen ishemije navikularne kosti. Nakon otpuštanja podveza, posmatrajte proksimalni pol navikularne kosti na tačkasto krvarenje kako biste utvrdili da li postoji ishemijska nekroza. Ako navikularna nekroza nije povezana sa radijalnim karpalnim ili interkarpalnim artritisom, može se koristiti MFC VGB.
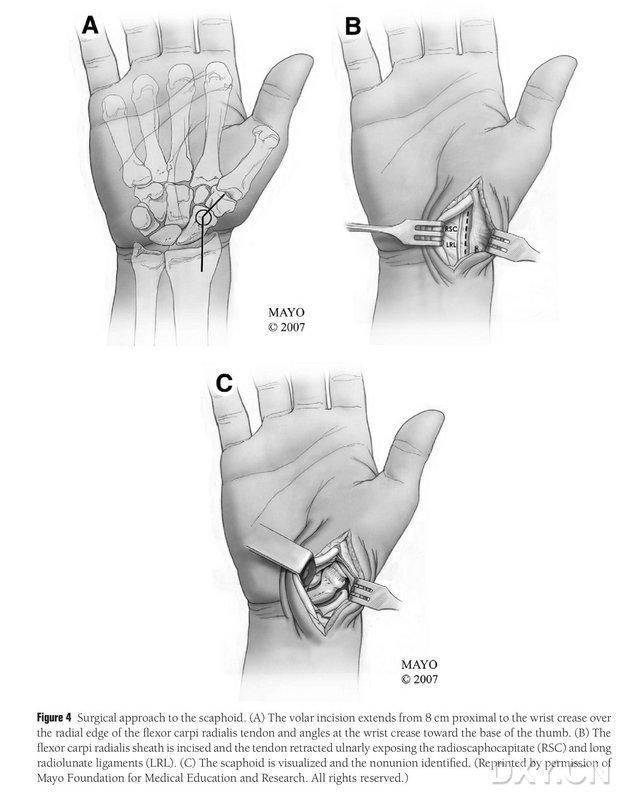
Slika 4. Navikularni hirurški pristup: (A) Rez počinje 8 cm proksimalno od transverzalnog karpalnog tunela i produžava radijalni rub tetive radijalnog fleksora karpi radialisa do distalnog dijela reza, koji je preklopljen prema bazi palca kod transverzalnog karpalnog tunela. (B) Tetivna ovojnica tetive radijalnog longissimusa se zareže i tetiva se povuče ulnarno, a navikularna kost se otkrije oštrom disekcijom duž ligamenata radijalnog lunata i glave radijalnog navikularnog mišića. (C) Identifikujte područje diskontinuiteta navikularnog koštanog kontinuiteta.
Rez dužine 15-20 cm pravi se proksimalno od linije koljenskog zgloba duž stražnje granice medijalnog femoralnog mišića, a mišić se povlači prema naprijed kako bi se otkrila opskrba krvlju MFC-a (Sl. 5). Opskrba krvlju MFC-a uglavnom se osigurava zglobnim granama DGA i SMGA, obično uzimajući u obzir veću zglobnu granu DGA i odgovarajuću prateću venu. Vaskularna pedikul se oslobađa proksimalno, vodeći računa da se zaštite periost i trofoblastni sudovi na koštanoj površini.
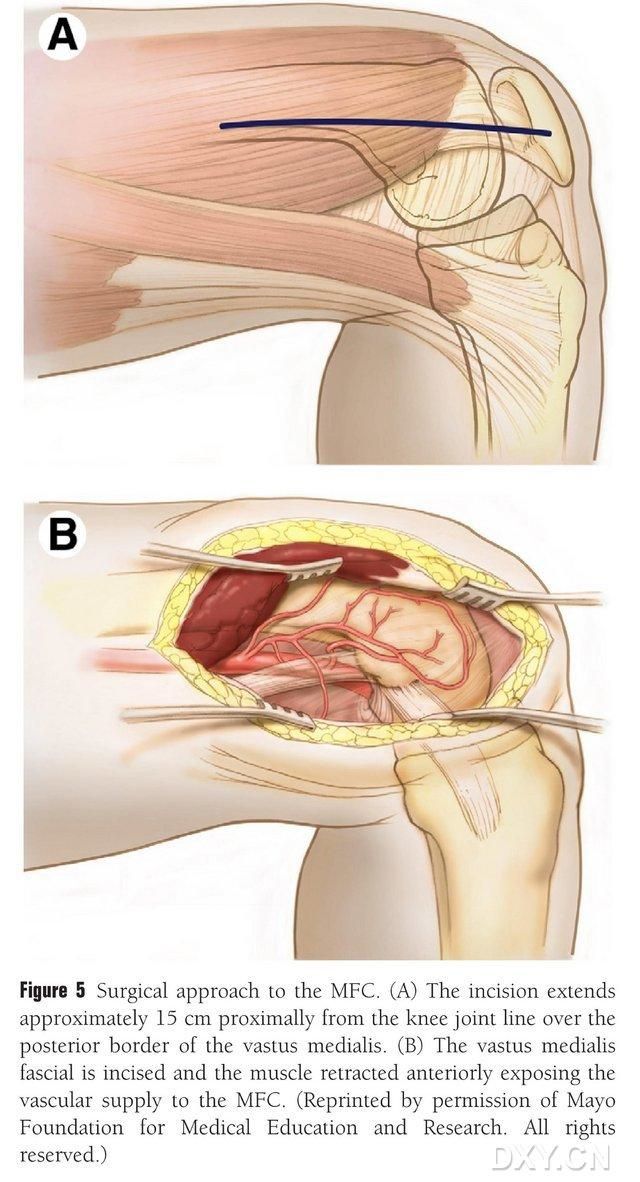
Slika 5. Hirurški pristup MFC-u: (A) Rez dužine 15-20 cm se pravi proksimalno duž zadnje granice medijalnog femoralnog mišića od linije koljenog zgloba. (B) Mišić se povlači prema naprijed kako bi se otkrila opskrba krvlju MFC-a.
Priprema navikularne kosti
Deformitet navikularne DISI kosti mora se korigovati, a područje osteohondralnog koštanog transplantata pripremiti prije implantacije savijanjem ručnog zgloba pod fluoroskopijom kako bi se vratio normalan radijalni lunatni ugao (Slika 6). Kirschnerova igla dužine 0,0625 stopa (približno 1,5 mm) se buši perkutano od dorzalnog do metakarpalnog dijela kako bi se fiksirao radijalni lunatni zglob, a navikularni loše srasli prostor se otkriva kada se ručni zglob ispravi. Prostor prijeloma je očišćen od mekog tkiva i dodatno otvoren pomoću raspršivača ploča. Mala recipročna pila se koristi za poravnavanje kosti i osiguravanje da režanj implantata više nalikuje pravokutnoj strukturi nego klinu, što zahtijeva da se navikularni prostor rukuje širim prostorom na palmarnoj strani nego na dorzalnoj strani. Nakon otvaranja prostora, defekt se mjeri u tri dimenzije kako bi se odredio obim koštanog transplantata, koji je obično dug 10-12 mm sa svih strana transplantata.
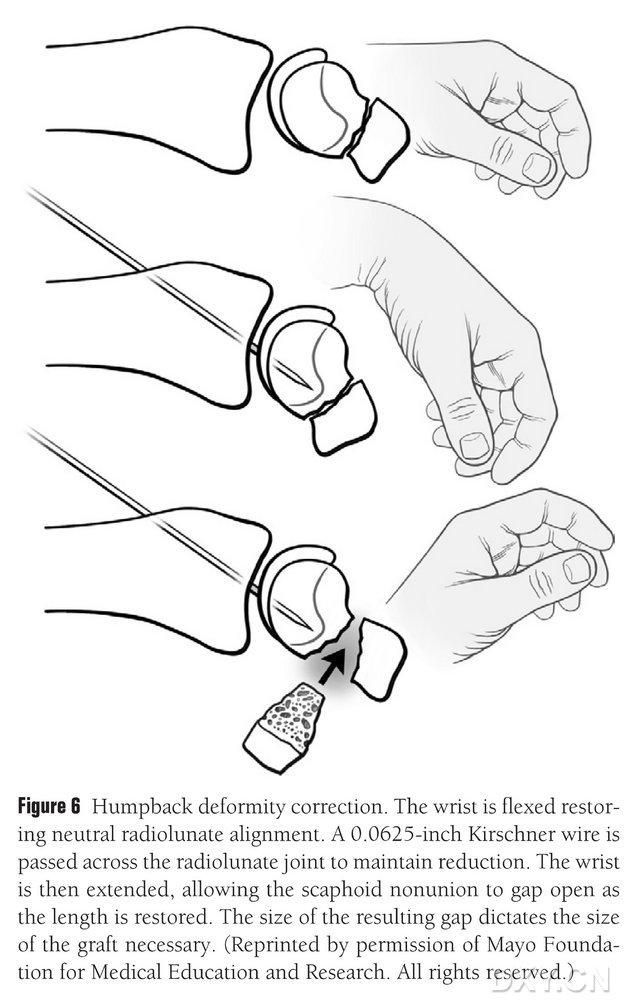
Slika 6. Korekcija zakrivljene deformacije navikularne kosti, fluoroskopskom fleksijom ručnog zgloba radi vraćanja normalnog radijalno-lunarnog poravnanja. Kirschnerova igla dužine 0,0625 stopa (približno 1,5 mm) se buši perkutano od dorzalnog do metakarpalnog dijela kako bi se fiksirao radijalni lunatni zglob, otkrivajući navikularni loše srasli jaz i vraćajući normalnu visinu navikularne kosti kada se ručni zglob ispravi, pri čemu veličina jaza predviđa veličinu režnja koji će trebati presresti.
Osteotomija
Vaskularizirano područje medijalnog femoralnog kondila odabire se kao područje ekstrakcije kosti, a područje ekstrakcije kosti je adekvatno označeno. Pazite da ne povrijedite medijalni kolateralni ligament. Periosteum se zareže, a pravokutni koštani režanj odgovarajuće veličine za željeni režanj se reže recipročnom pilom, s drugim koštanim blokom izrezanim pod uglom od 45° duž jedne strane kako bi se osigurala cjelovitost režnja (Sl. 7). Treba paziti da se ne odvoje periost, kortikalna kost i spongiozna kost režnja. Podvez donjih ekstremiteta treba otpustiti kako bi se promatrao protok krvi kroz režanj, a vaskularni pedikul treba osloboditi proksimalno najmanje 6 cm kako bi se omogućila naknadna vaskularna anastomoza. Ako je potrebno, mala količina spongiozne kosti može se nastaviti unutar femoralnog kondila. Defekt femoralnog kondila se puni zamjenom koštanog transplantata, a rez se drenira i zatvara sloj po sloj.
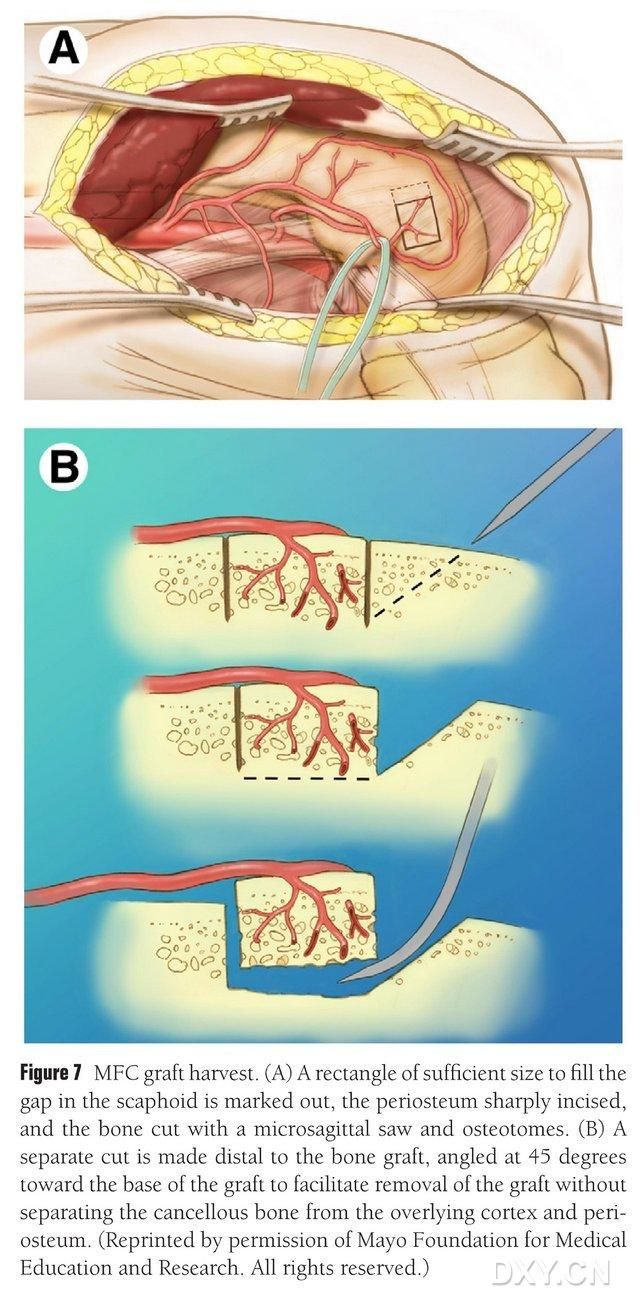
Slika 7. Uklanjanje koštanog režnja MFC-a. (A) Označava se područje osteotomije dovoljno da popuni navikularni prostor, zarezuje se periost i recipročnom pilom se reže pravokutni koštani režanj odgovarajuće veličine za željeni režanj. (B) Drugi komad kosti se reže duž jedne strane pod uglom od 45° kako bi se osigurala cjelovitost režnja.
Implantacija i fiksacija režnja
Koštani režanj se obrezuje u odgovarajući oblik, pazeći da se ne komprimira vaskularna peteljka ili da se ne skine periost. Režanj se nježno implantira u područje defekta navikularne kosti, izbjegavajući perkusiju, i fiksira šupljim navikularnim vijcima. Vođeno je računa da se osigura da je palmarni rub implantiranog koštanog bloka u ravnini s palmarnim rubom navikularne kosti ili da je blago pritisnut kako bi se izbjeglo pritiskanje. Fluoroskopija je izvršena kako bi se potvrdila morfologija navikularne kosti, linija sile i položaj vijka. Anastomozirati arteriju vaskularnog režnja s radijalnom arterijom kraj do kraja, a venski vrh s venom pratiocom radijalne arterije kraj do kraja (Slika 8). Zglobna kapsula se popravlja, ali se izbjegava vaskularna peteljka.
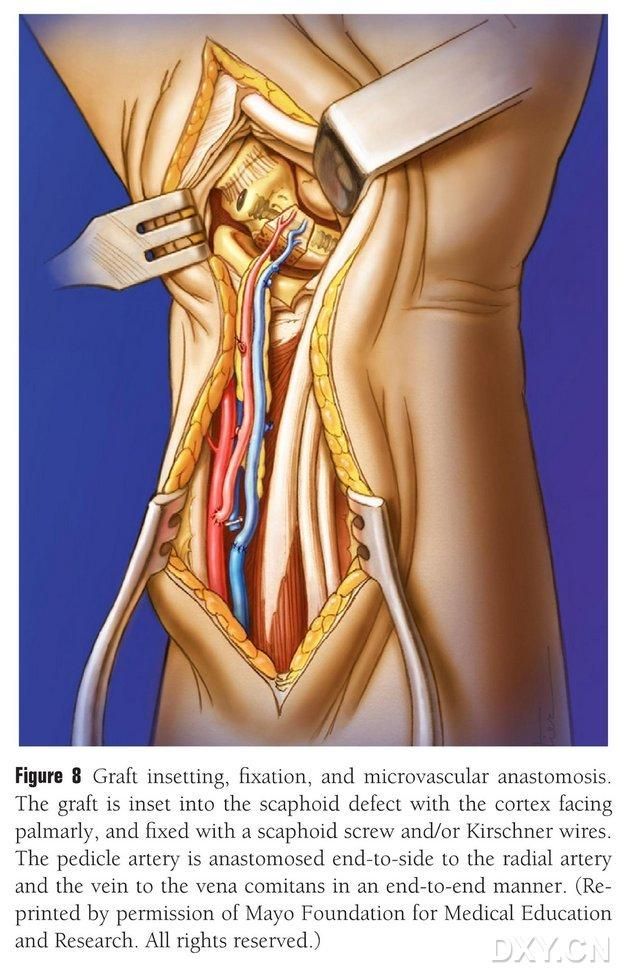
Slika 8. Implantacija, fiksacija i vaskularna anastomoza koštanog režnja. Koštani režanj se nježno implantira u područje defekta navikularne kosti i fiksira šupljim navikularnim vijcima ili Kirschnerovim klinovima. Vodi se računa da metakarpalni rub implantiranog koštanog bloka bude u ravnini s metakarpalnim rubom navikularne kosti ili blago pritisnut kako bi se izbjeglo pritiskanje. Anastomoza arterije vaskularnog režnja s radijalnom arterijom izvedena je od kraja do kraja, a vrh vene s pratećom venom radijalne arterije izveden je od kraja do kraja.
Postoperativna rehabilitacija
Oralni aspirin 325 mg dnevno (tokom 1 mjeseca), dozvoljeno je postoperativno nošenje težine na zahvaćenom ekstremitetu, kočenje koljenom može smanjiti nelagodu pacijenta, ovisno o sposobnosti pacijenta da se kreće u pravo vrijeme. Kontralateralna podrška jednom štakom može smanjiti bol, ali dugotrajna podrška štakama nije potrebna. Šavovi su uklonjeni 2 sedmice nakon operacije, a Muensterov ili dugi gips od ruke do palca držan je na mjestu 3 sedmice. Nakon toga, kratki gips od ruke do palca se koristi dok se prelom ne zacijeli. Rendgenski snimci se rade u intervalima od 3-6 sedmica, a zacjeljivanje preloma se potvrđuje CT-om. Nakon toga, treba postepeno započinjati aktivne i pasivne aktivnosti fleksije i ekstenzije, a intenzitet i učestalost vježbanja treba postepeno povećavati.
Veće komplikacije
Glavne komplikacije koljenskog zgloba uključuju bol u koljenu ili povredu živca. Bol u koljenu se uglavnom javljala unutar 6 sedmica nakon operacije, a nije pronađen gubitak osjeta ili bolni neurom zbog povrede safenoznog živca. Glavne komplikacije ručnog zgloba uključivale su refraktorno nezarastanje kostiju, bol, ukočenost zgloba, slabost, progresivni osteoartritis radijalnog ručnog zgloba ili interkarpalnih kostiju, a prijavljen je i rizik od periostalne heterotopne osifikacije.
Besplatno vaskularizirano koštano transplantiranje medijalnog femoralnog kondila za nesrastanje skafoidne kosti s avaskularnom nekrozom proksimalnog pola i kolapsom karpalnog sistema
Vrijeme objave: 28. maj 2024.










